- 肝腫瘤15公分且侵犯血管,質子合併免疫治療縮至6公分,手術切除後,追蹤兩年未復發。
- 一名60歲女性因肝臟出現直徑15公分巨大腫瘤且已侵犯血管,曾被評估預後不佳、預期存活僅約半年,後轉至林口長庚醫院接受質子放射治療合併免疫治療。
- 林口長庚進一步分析137名中晚期肝癌患者治療成效發現,質子合併免疫治療的2年存活率達77%,明顯優於其他治療組別,為中晚期肝癌治療帶來新希望。
- Q:這篇在講什麼?
- A:肝腫瘤15公分且侵犯血管,質子合併免疫治療縮至6公分,手術切除後,追蹤兩年未復發。
- Q:重點是什麼?
- A:一名60歲女性因肝臟出現直徑15公分巨大腫瘤且已侵犯血管,曾被評估預後不佳、預期存活僅約半年,後轉至林口長庚醫院接受質子放射治療合併免疫治療。
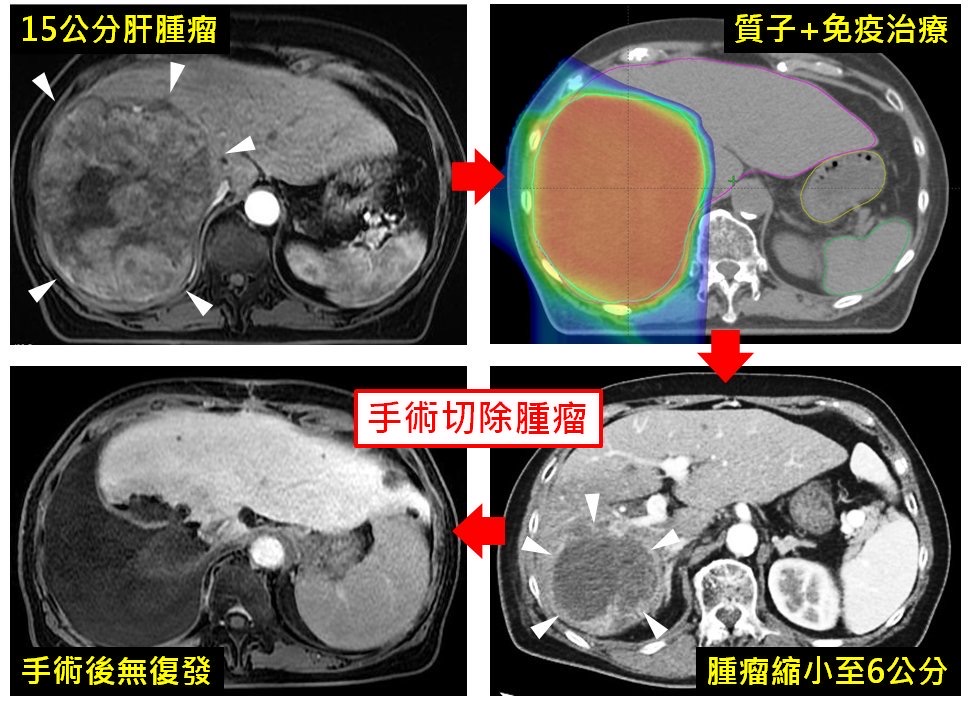
一名60歲女性因肝臟出現直徑15公分巨大腫瘤且已侵犯血管,曾被評估預後不佳、預期存活僅約半年,後轉至林口長庚醫院接受質子放射治療合併免疫治療,腫瘤縮小至6公分,最終順利接受外科根除性手術,至今追蹤2年未見復發。林口長庚進一步分析137名中晚期肝癌患者治療成效發現,質子合併免疫治療的2年存活率達77%,明顯優於其他治療組別,為中晚期肝癌治療帶來新希望。

林口長庚指出,肝癌在台灣相當常見,但因早期症狀不明顯,患者確診時往往已進入中晚期,治療難度大幅增加。近年免疫治療快速發展,健保也已將肝功能仍良好的中晚期患者納入給付,雖為病患帶來新的治療契機,但整體療效仍有侷限,僅約2至3成患者腫瘤會明顯縮小,多數患者後續仍可能出現抗藥性,導致疾病控制受限,平均存活期約1年半。
院方表示,質子放射治療在肝癌局部控制上表現突出,但對於腫瘤體積過大或已侵犯血管者,仍有遠端轉移風險,整體預後仍待突破。因此,如何將質子治療與免疫療法結合,同時兼顧局部與全身治療效果,已成為國際肝癌治療領域關注方向。
林口長庚於113年由放射腫瘤科副系主任謝承恩醫師領軍,攜手血液腫瘤科謝佳訓教授展開跨科合作,分析137名接受質子放射治療的中晚期肝癌患者,並依治療方式分為質子合併免疫治療、質子合併標靶藥物及單純質子治療3組。研究結果顯示,接受質子合併免疫治療的患者,2年存活率達77%,高於單純質子治療的53%及質子合併標靶藥物的47%;此外,癌症轉移風險也明顯降低,疾病控制時間顯著延長。
謝承恩表示,研究成果證實,高精準度的質子放療不僅能有效控制腫瘤,也可透過釋放腫瘤抗原進一步活化全身免疫系統。當質子治療與免疫治療結合時,治療效果不再只侷限於局部,而是可擴展為全身性的抗癌反應,進一步提升整體存活與疾病控制,為中晚期肝癌開啟新的治療契機。
在安全性方面,院方指出,3組患者的嚴重副作用發生率相近,質子合併免疫治療並未增加肝毒性、腸胃炎或血液學毒性,整體僅約1.5%患者出現上消化道出血,顯示此整合治療策略具備良好安全性與可行性。謝承恩說,質子治療可大幅降低正常組織的輻射暴露,有效保護正常肝臟及周邊重要器官,即使合併免疫治療或其他全身性藥物,仍可維持較低副作用風險,讓放療結合免疫治療不再只是理論,而是可安全落實於臨床的新策略。
林口長庚表示,這項研究成果已於114年12月刊登於國際期刊《Liver Cancer》,並受邀於115年在法國舉行的粒子治療合作組織年會主場發表,展現台灣在肝癌質子治療與放射免疫整合領域的研究能量。院方強調,隨著精準放療與免疫醫學持續發展,肝癌治療正朝整合化與個人化方向邁進,未來研究團隊也將持續推動臨床試驗與國際合作,盼進一步改善治療成效,嘉惠更多病患。












